Tot ce trebuie să știi despre bolile de piele
 Există sute de boli de piele, iar multe dintre ele pot avea simptome asemănătoare Foto: Shutterstock
Există sute de boli de piele, iar multe dintre ele pot avea simptome asemănătoare Foto: Shutterstock
Există câteva mii de boli de piele, iar multe dintre ele pot avea simptome asemănătoare, așa că e important să înțelegi diferențele dintre ele. Află în continuare ce manifestări au bolile de piele, care sunt cauzele de apariție și cum se tratează.
Bolile de piele sunt numeroase și diferite atât în privința simptomelor, cât și a severității. Ele pot fi temporare sau permanente, dureroase sau nedureroase, uneori însoțite de mâncărime, iar alteori, fără simptome. Unele sunt cauzate de anumite situații, cum ar fi infecțiile bacteriene ori virale, iar altele sunt genetice. Unele nu pun probleme majore, dar altele, precum cancerul de piele, pot reprezenta un pericol pentru viață.
Conform Organizației Mondiale a Sănătății (OMS), în țările dezvoltate, bolile de piele au un impact serios asupra calității vieții oamenilor, pentru că duc la pierderea productivității la serviciu și școală, precum și la discriminare cauzată de desfigurare.
Conform aceluiași raport, bolile de piele au fost ignorate sau au avut o prioritate scăzută din partea autorităților în trecut, pentru că se spunea că nu omoară oameni. În prezent, se știe că unele afecțiuni au risc de deces și există presiuni pentru îmbunătățirea diagnosticării și tratării lor în țările dezvoltate.
Un alt raport, publicat în 2018 pe site-ul Bibliotecii Naționale de Medicină din SUA, din cadrul Institutului Național de Sănătate, arată că bolile de piele au reprezentat a patra cauză a morbidității (numărul de îmbolnăviri raportat la o anumită populație într-o anumită perioadă) non-fatale la nivel global, în anii 2010 și 2013.
Simptomele celor mai frecvente boli de piele
Bolile de piele au o gamă largă de simptome, pentru că afecțiunile în sine sunt foarte variate. Nu orice iritație care apare pe piele este o boală. Printre simptomele bolilor de piele se află:
- Umflături proeminente roșii sau albe;
- Leziuni care pot fi dureroase sau prezintă prurit (mâncărime);
- Piele aspră sau solzoasă;
- Piele care se exfoliază;
- Ulcerații ale pielii (leziuni deschise);
- Piele uscată și care se crapă;
- Porțiuni de piele decolorată;
- Negi sau alt tip de umflături sau excrescențe ale pielii;
- Pierderea pigmentului pielii;
- Îmbujorare excesivă.
Cauze ale bolilor de piele
Stilul de viață și o serie de afecțiuni pot duce la dezvoltarea unei boli de piele, dar există și boli de piele a căror cauză nu este cunoscută. Printre cauzele apariției celor mai frecvente boli de piele se află:
- Bacteriile din pori sau din foliculii de păr;
- Ciuperci, paraziți sau microorganisme care trăiesc pe piele;
- Virusuri;
- Contactul cu o altă persoană care are boli de piele;
- Sistemul imunitar slăbit;
- Contactul cu substanțe alergene, iritante sau toxice;
- Factori genetici;
- Afecțiuni interne sau endocrine, ale sistemului imunitar, rinichilor sau ale altor organe, care dau și manifestări pe piele;
- Unele medicamente care dau efecte secundare cutanate.
Cele mai frecvente boli de piele
Acneea

- Este una dintre cele mai răspândite boli de piele;
- E localizată, de obicei, pe față, gât, umeri, piept și partea de sus a spatelui;
- Apar erupții pe piele, care pot fi puncte negre, puncte albe sau coșuri, dar și noduli sau chisturi adânci și dureroase;
- Dacă nu e tratată, poate lăsa cicatrici sau pete întunecate pe piele;
- Toate tipurile de acnee se tratează local cu creme, dar uneori e nevoie de tratament medicamentos pe cale orală.
Citește aici poveștile unor tinere care explică de ce acneea este o problemă care depășește estetica.
Herpesul oral

- Este manifestat printr-un buchet de bășicuțe dureros, care conține lichid și care apare lângă buze sau pe ele;
- Zona afectată prezintă mâncărimi sau arsuri înainte ca leziunea să fie vizibilă;
- Apariția herpesului poate fi însoțită de simptome ca de răceală, dar ușoare, cum ar fi febră, dureri musculare și umflarea nodulilor limfatici din regiune;
- Erupția recidivează ori de câte ori imunitatea scade de exemplu după expunerea la soare, după o răceală, la femei la ciclu;
- Până la dispariția herpesului pot trece până la două săptămâni;
- Tratamentele constau în creme și medicamente;
- Este cauzat de virusul herpes simplex 1, pentru care nu există tratament.
Urticaria

- Sunt leziuni (ca niște bubițe) ieșite în relief și care prezintă prurit (mâncărime);
- Leziunile sunt roșiatice, calde și fugace, adică apar și dispar, ocupând alte zone;
- Apare, de obicei, după expunerea la un alergen, dar poate avea și alte cauze, ca stresul, o infecție, sau purtarea de haine prea strâmte;
- Se poate preveni prin evitarea factorului declanșator și se tratează cu antihistaminice.
Citește aici mai multe despre urticaria acută și cronică.
Negii
- Sunt umflături apărute pe piele, cauzate de virusul HPV;
- Infecția este foarte frecventă la copii, dar apare și la adulti;
- Negii sunt contagioși și pot să apară pe orice parte a corpului, dar sunt frecvenți pe mâini, picioare și coate;
- Negii pot apărea și în zona genitală;
- Pot apărea izolați sau în grupuri;
- Uneori dispar de la sine, dar în general trebuie tratați cu creme medicale sau îndepărtați prin crioterapie (se folosește azot lichid pentru a îngheța negul) sau electrocauterizare (ardere), chiar și tratament laser.
Candidoza pielii

- Creșterea excesivă a ciupercii Candida albicans la nivelul pielii provoacă o infecție care se numește candidoză;
- Se manifestă ca roșeață, erupție cutanată, umflături sau descojire a pielii;
- Apare, de obicei, în zonele care sunt mai greu de păstrat uscate, cum ar fi subsuorile sau spațiile dintre degetele de la mâini și de la picioare sau pliul submamar;
- De obicei, poate fi prevenită prin păstrarea uscată a pielii și evitarea excesului de antibiotice;
- Tratamentele prescrise sunt antifungice.
Dermatita de contact
- Este o boală a pielii care apare după contactul cu substanțe chimice sau materiale iritante (de exemplu, bijuterii care conțin nichel);
- Reacțiile pot fi roșeață, mâncărime, inflamații sau piele uscată pe zona aflată în contact cu agentul alergen;
- Nu este o boală severă, dar poate fi neplăcută prin senzația de mâncărime;
- Se recomandă, în primul rând, evitarea contactului cu substanțele care au cauzat dermatita și anumite creme prescrise de medic, care ameliorează roșeața și senzația de mâncărime.
Erizipelul
Erizipelul este o infecție a pielii, mai exact, o formă de celulită. Totuși, spre deosebire de celulită, care lezează țesutul mai profund, erizipelul afectează doar straturile superioare ale pielii.

Erizipelul apare, de regulă, dacă există o rană la nivelul tegumentului (fisură, macerare, ulcer, înțepătură de insecte, escară, tăieturi) sau o infecție preexistentă la nivelul tegumentului (tinea pedis, onicomicoză, impetigo).
Găsește aici mai multe informații, fotografii și soluții de tratament pentru erizipel.
Boli de piele permanente
Există și boli de piele care durează o perioadă îndelungată. Unele sunt prezente de la naștere, altele apar în copilărie și continuă în viața de adult, iar câteva apar la maturitate. Cele mai multe au o evoluție cronică, iar simptomele pot să dispară și să reapară.
Rozaceea
- Este caracterizată de roșeață a pielii și afectează de obicei fața, dar și scalpul uneori;
- Poate fi de mai multe feluri: rozaceea eritemato-telangiectazică (roșeață tipică, vase de sânge vizibile, îmbujorare permanentă), rozaceea papulo-pustuloasă (roșeață, erupții asemănătoare cu cele ale acneei), rozaceea fimatoasă (îngroșarea pielii) și rozaceea oculară (iritații ale ochilor, ochi umflați);
- Simptomele trebuie tratate pentru a ține boala sub control. Tratamentele cu laser vascular reduc roșeața pentru perioade lungi de timp.
Citește aici tot ce trebuie să știi despre rozacee.
Psoriazis

- E o boală autoimună;
- Se manifestă prin pete roșii, bine definite, îngroșate, acoperite de coji albe, solzoase;
- Petele apar, în general, pe scalp, coate, genunchi și spate;
- Poate să prezinte mâncărime sau nu;
- Exista cinci tipuri: psoriazis vulgar (aproximativ 80% dintre persoanele care trăiesc cu psoriazis au plăci, adică porțiuni de piele îngroșată, solzoasă), gutat (pete mici și roșii pe scalp, față, trunchi și membre), pustulos (pete roșii cu bășici cu puroi în suprafață), inversat (sau flexural – petele roșii apar în pliurile pielii) și eritrodermic (persoana este roșie din cap până în picioare).
Citește aici mai multe despre cum se manifestă această boală de piele și cum se tratează eficient.

- Este o boală autoimună, caracterizată de pierderea pigmentului din piele;
- Este cauzată de distrugerea autoimună a celulelor care dau culoare pielii (melanocite);
- Se manifestă prin decolorarea pielii (pete albe pe mâini, față sau pliuri);
- Unele persoane prezintă simptome doar pe unele porțiuni, în timp ce, la alte persoane, petele albe se extind încet, în decurs de mai mulți ani;
- Nu există tratament care să vindece boala, însă medical poate prescrie tratamente pentru oprirea evoluției petelor.
Lupus

- Lupusul eritematos este o boală autoimună complexă, care poate varia cu simptomatologie de la o persoană la alta;
- Poate afecta pielea, încheieturile și organele interne;
- Simptomele care apar la nivelul pielii sunt: pete roșii și rotunde pe părțile corpului expuse la soare (în special pe nas și obraji), erupții asemănătoare cu arsurile solare;
- Alte simptome care pot apărea sunt: dureri de cap, febră, oboseală, articulații umflate sau dureroase;
- Diagnosticul este stabilit de medical dermatolog, prin prelevarea biopsiei și efectuarea unui set de analize special. În funcție de severitatea bolii, medicul vă va prescrie un tratament specific.
Eczema

- Eczemele apar de obicei la copiii mici, dar se pot menține în viața de adult;
- Se manifestă prin piele roșie, uscată sau zemuindă, care mănâncă sau ustură și se descuamează;
- Pe zonele afectate poate să dispară părul;
- Pot să apară pe față, scalp, gât, îngheieturi, genunchi sau picioare;
- La adulți, leziunile pot să acopere o parte mai mare din corp, pielea devenind foarte uscată și cu senzație de mâncărime permanentă;
- Medicul dermatolog vă poate prescrie medicamente și creme care ajută la atenuarea roșeții și a senzației de mâncărime.

Care sunt factorii declanșatori, de câte tipuri sunt eczemele și mai multe poze cu eczema găsești în acest articol.
Zona zoster
- Este o afecțiune virală provocată de virusul varicelo-zosterian, responsabil și de varicelă;
- Se declanșează în special la persoanele în vârstă, cele mai multe fiind trecute de 60 de ani;
- Are trei etape: debut (dureri de cap, febră, sensibilitate la lumină, oboseală, probleme ale sistemului digestiv, inflamarea nodulilor limfatici, dureri, mâncărimi și senzația de usturime sau arsură pe porțiunea de piele unde va apărea erupția), erupție (zona se inflamează, se înroșește și apar vezicule asemănătoare cu cele de varicelă, doar că nu provoacă mâncărimi, ci dureri puternice) și etapa postherpetică (simptomul principal este durerea; dacă boala nu a fost tratată corect, durerea cronică postherpetică poate dura chiar și ani de zile);
- Tratamentul presupune administrarea unei medicații antivirale la care se pot asocia analgezice.

Înainte de apariția erupției caracteristice, într-un interval care variază de la una la zece zile, zona devine sensibilă și dureroasă.
Cu cât vârsta este mai înaintată, cu atât durerea este mai intensă. „Îmi povesteau pacienții că nu se puteau îmbrăca, nu suportau hainele pe corp, nu se puteau pieptăna și nu suportau nicio atingere. Până să trec și eu prin această boală infecțioasă, aveam convingerea că este o exagerare. Durerea poate fi, într-adevăr, foarte puternică. Este o durere pe care nu ai mai avut-o niciodată și nu o poți descrie. Senzația este de arsură, de torsiune. În cazul meu, a durat trei zile de la apariția durerii și până la formarea veziculelor, iar acela a fost momentul în care am realizat că am zona zoster. Durerile nu m-au dus cu gândul la această boală”, povestește medicul dermatolog Rodica Șotcan.
Alte clasificări ale bolilor de piele
Boli de piele frecvente în copilărie

Bolile de piele sunt afecțiuni obișnuite în copilărie. Copiii pot experimenta mai multe astfel de boli, din cauza expunerii la diferiți germeni și a contactului cu alți copii. Cele mai multe boli dispar odată cu vârsta, dar alți copii pot moșteni boli de piele permanente.
Cele mai frecvente boli de piele ale copilăriei sunt:
– eczema
– eritemul fesier (iritația cauzată de scutece)
– dermatita seboreică
– varicela
– pojarul
– negii
– acneea
– eritemul infecțios (numit și boala a cincea),
– urticaria
– micozele
– leziuni cauzate de infecții bacteriene sau fungice
– leziuni cauzate de reacții alergice.
Boli de piele care apar în sarcină
Sarcina provoacă multe schimbări hormonale care pot cauza probleme la nivelul pielii. Afecțiunile pielii anterioare sarcinii se pot agrava sau pot prezenta schimbări pe durata sarcinii. Unele boli de piele apar în sarcină și dispar după nașterea copilului, iar altele necesită îngrijiri medicale.
Printre schimbările care pot apărea la nivelul pielii în timpul sarcinii se află:
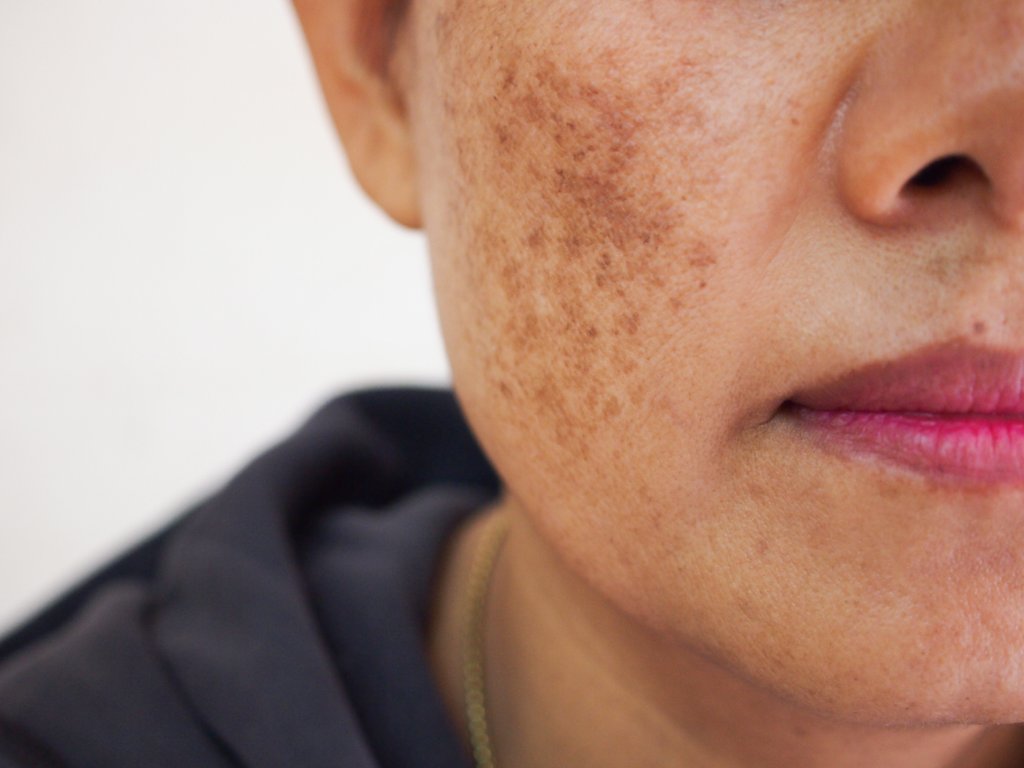
– melasma (hiperpigmentare a pielii feței)
– pemfigoidul gestațional (afecțiune autoimună care apare numai în sarcină și dispare la câteva săptămâni sau luni după naștere)
– plăci sau papule urticariene pruriginoase
– eczeme.
Boli de piele cauzate de stres
Stresul poate duce la dezechilibre hormonale care pot declanșa sau agrava anumite afecțiuni ale pielii. Bolile de piele corelate cu stresul sunt: eczemele, psoriazisul, acneea, rozaceea, vitiligo, urticaria, dermatita seboreică, ihtioza (uscare excesivă a pielii, se mai numește și boala solzilor de pește) și alopecia areata (căderea bruscă a părului pe anumite zone).
Cum se previn și cum se tratează bolile de piele
Bolile de piele genetice sau cauzate de alte boli nu pot fi prevenite. Există însă afecțiuni din sfera dermatologică pe care le poți preveni.
Bolile cutanate contagioase ar putea fi evitate prin respectarea unor norme de conduită, cum ar fi: spălarea frecventă a mâinilor cu apă și săpun, a evita să împarți cu alte persoane obiectele din care mănânci și bei, evitarea contactului direct cu persoane care au o infecție, vaccinarea (de exemplu, împotriva varicelei, rujeolei, rubeolei sau zonei zoster) ori evitarea stresului fizic sau emoțional.
Tratamentele pentru bolile de piele sunt prescrise specific, în funcție de tipul acestora. Medicul dermatolog va recomanda, după caz, antihistaminice, creme sau unguente medicale, antibiotice, vitamine sau alte tratamente cu administrare orală și/sau locală.



